(On)gepaste zorg bij kankerpatiënten
Hoe bestudeer je het fenomeen therapeutische hardnekkigheid – of in minder veroordelende terminologie – gepaste en ongepaste zorg? De Socialistische Mutualiteiten waagden zich 3 jaar geleden aan een enquête bij alle Vlaamse ziekenhuizen. Dat onderzoek vullen we nu aan met een kwantitatieve analyse in samenwerking met onderzoekers van de End-of-Life Care Research Group aan de VUB.
Opzet
Studies naar ongepaste zorg zijn een hele opgave. Toch kunnen ze een vrij accuraat beeld geven op populatieniveau. Als bepaalde therapeutische handelingen in bepaalde regio’s – na correctie voor bevolkingskarakteristieken – veel meer voorkomen dan in andere regio’s, wijst dat toch op een verschil in gepaste of ongepaste zorg.
We definiëren gepaste zorg hier als het krijgen van een behandeling of medicatie waarbij de voordelen op vlak van gezondheid en levenskwaliteit van de patiënt met een ruime marge de nadelen overstijgen (Van den Broeck 2017).
De studie beperkt zich tot patiënten die aan kanker overleden en kijkt retrospectief naar welke (on)gepaste behandelingen, zorgen of medicatie ze in de loop van 2 jaar voor hun dood hebben gekregen. De gebruikte indicatoren zijn gevalideerd door de onderzoeker van de VUB.
Retrospectie heeft een aantal nadelen.Misschien was een bepaalde ‘ongepaste’ zorg op dat moment noodzakelijk of was het moment van overlijden toen nog onzeker. We spreken hier dus van potentieel ongepaste of te vermijden zorgen.
Onze data dekken bijna 30 % van de Belgische populatie; de Socialistische Mutualiteiten hebben een marktaandeel van 28 %. We selecteren leden die in 2010 of 2016 overleden. Zo trachten we zicht te krijgen op evoluties. We nemen ook regionale verschillen onder de loep. Eerder onderzoek wees namelijk uit dat Vlaamse artsen – meer dan Waalse – inzetten op levenskwaliteit dan op levensverlengende behandelingen in de laatste maand voor het overlijden van de patiënt (Van den Block et al. 2008). Ook het aantal geregistreerde verzoeken voor euthanasie en de uitbouw van palliatieve zorgen tonen grote regionale verschillen.
Om de patiënten die aan kanker overleden te identificeren, gebruiken we een aantal proxy’s, zoals een multidisciplinair oncologisch consult (MOC), chemotherapie en/of gespecialiseerde palliatieve zorg. Voor 2010 ging het om 2706 overlijdens, in 2016 om 3373. Dat is respectievelijk 9 en 11 % van alle overlijdens in onze ledenpopulatie.
Indicatoren potentieel (on)gepaste zorg
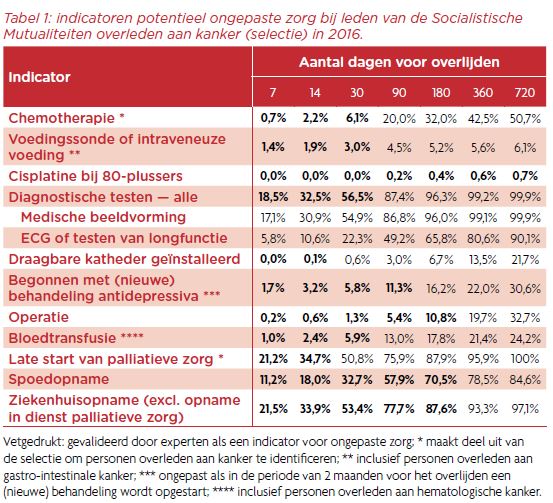
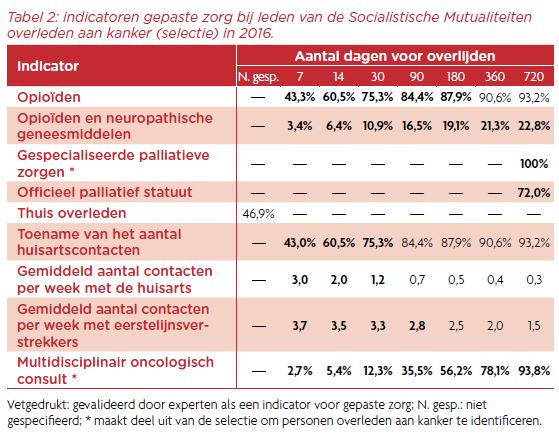
De indicatoren voor potentieel ongepaste zorg (Tabel 1) maken duidelijk dat sommige voor verbetering vatbaar zijn, met name chemotherapie, diagnostische testen, chirurgie, bloedtransfusie en spoedopname. Bij de indicatoren voor gepaste zorg (Tabel 2) is een hoog percentage een goed teken. Hier valt vooral op dat behoorlijk veel patiënten hun statuut palliatieve zorg te laat of zelfs niet krijgen.
Evolutie 2010-2016
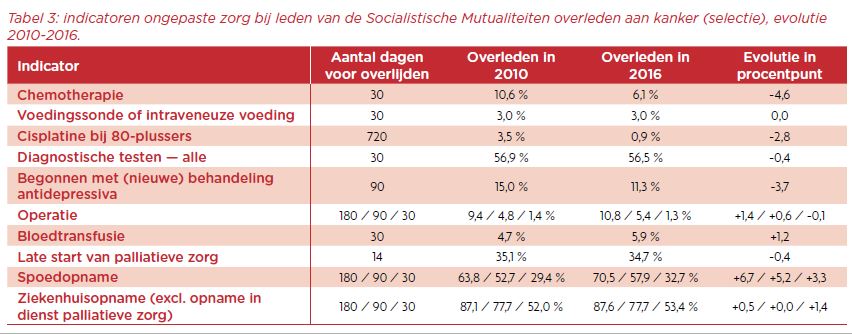
Wat leert een vergelijking van de cijfers van 2016 met die van 2010 ons (Tabel 3)? De meeste indicatoren evolueren in gunstige richting of blijven stabiel. Minder hoopvol is de sterke toename van opnames op een spoeddienst tijdens de laatste 180, 90 en 30 dagen voor het overlijden.
Regionale verschillen
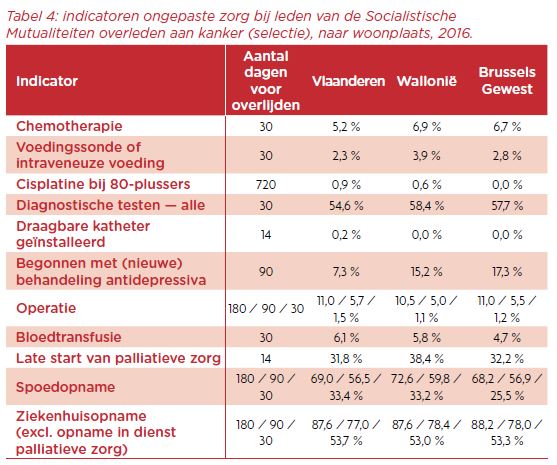
Tabel 4 toont de verschillen tussen de 3 gewesten.We zien dat Wallonië en Brussel mindergoed scoren op vlak van diagnostische testen en spoedopnames. Ook worden er in beide gewesten beduidend meer nieuwe behandelingen met antidepressiva gestart in de laatste levensmaanden.
Besluit
Elke situatie is anders – en daar houdt dit onderzoek geen rekening mee. Wat in de statistieken ‘potentieel ongepast’ is, is in de praktijk misschien perfect te verantwoorden. Toch leggen deze gegevens enkele tendensen bloot die wijzen op therapeutische hardnekkigheid. Dat blijkt ook uit de regionale verschillen. Diagnostische onderzoeken die niet meer substantieel bijdragen aan de behandeling of de levenskwaliteit blijven een werkpunt. Dat er nog altijd veel patiënten in het ziekenhuis overlijden, al dan niet na een spoedopname, gaat ook in tegen de internationale aanbeveling om palliatieve zorg naar de thuissituatie te verschuiven. Positief is wel dat bepaalde indicatoren er tussen 2010 en 2016 merkbaar op vooruitgingen. Dat huisartsen meer betrokken zijn bij de laatste levensfase van hun patiënten zit daar zeker voor iets tussen.
Lees de volledige studie hier.
