Vlaams gezondheidsbeleid lijdt aan conceptitis
Van bij de start hebben de Socialistische Mutualiteiten zich zorgen gemaakt over het effect van de zesde staatshervorming op een kwaliteitsvolle, betaalbare, toegankelijke, doelmatige en solidair gefinancierde gezondheidszorg. Is Vlaanderen er de voorbije legislatuur in geslaagd om die zorgen weg te nemen? Mathias Neelen, stafmedewerker studiedienst socmut, maakt de balans op in het maandblad Samenleving en Politiek.
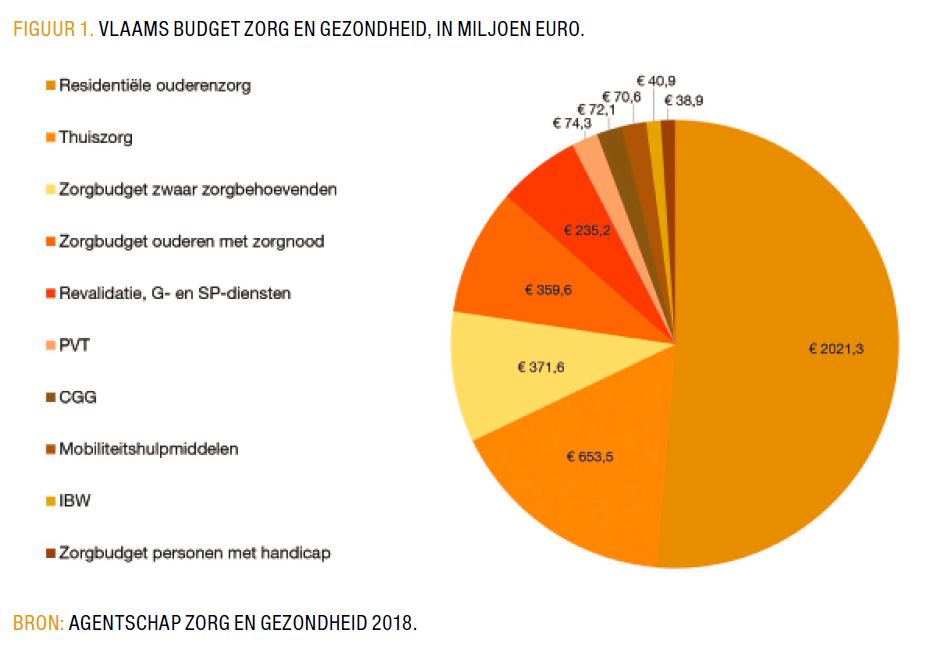
Op 1 juli 2014 werd Vlaanderen juridisch bevoegd en verantwoordelijk voor de overgehevelde bevoegdheden inzake gezondheidszorg. Met die bevoegdheidsoverdracht kwam er voor 3 miljard euro aan budget mee. Zo steeg het budget dat op Vlaams niveau naar zorg en gezondheid gaat van 850 miljoen euro tot 3,94 miljard euro (Figuur 1). Op het moment van de bevoegdheidsoverdracht was de wetgeving echter nog niet gewijzigd binnen de deelstaten waardoor een overgangsprotocol met de federale overheid werd gesloten om de continuïteit te verzekeren. Al wat vroeger federaal was werd nog door het RIZIV, de FOD Sociale Zekerheid en de ziekenfondsen uitbetaald; Vlaanderen beperkte zich tot de rol van budgetbeheerder. De overgangsperiode zou aflopen op 31 december 2017 maar de zaken bleken toch wat complexer dan men zich had voorgesteld, waardoor de overgangsperiode met een jaar werd verlengd.
Vanaf 1 januari 2019 werden de overgangsprotocollen beëindigd en zijn de sectoren Residentiële ouderenzorg en Mobiliteitshulpmiddelen volledig in handen van Vlaanderen, na het al eerder in werking gezette Zorgbudget voor ouderen met een zorgnood (THAB). De uitbetaling in deze sectoren is in handen van de zorgkassen (en dus niet langer de ziekenfondsen). Voor de Psychiatrische Verzorgingstehuizen (PVT), Initiatieven Beschut Wonen (IBW) en de revalidatiesector is begin dit jaar de zogenaamde intervalfase van start gegaan, waarbij de Vlaamse overheid de opdrachten van het RIZIV en de FOD Volksgezondheid overneemt maar aan de ziekenfondsen (dus niet de zorgkassen) de opdracht geeft om continuïteit te verzekeren op basis van de bestaande federale regelgeving. In de toekomst zal ook daar de zorgkas de uitbetalingsrol overnemen. De keuze om niet langer met ledenbewegingen als de ziekenfondsen te werken is niet zo onschuldig als op het eerste zicht lijkt. De slagkracht van de zorgkassen is een stuk kleiner dan die van de ziekenfondsen, hun rol beperkt zich in hoofdzaak tot administratieve en uitvoerende taken. Hiermee wordt alvast duidelijk dat in Vlaanderen naar goede gewoonte de nadruk blijft liggen op de macht van politiek en administratie. Dit komt ook duidelijk tot uiting in het decreet Vlaamse Sociale Bescherming (VSB). Daarin worden wel overlegstructuren in het leven geroepen, maar hun rol zal hoofdzakelijk beperkt blijven tot het uitwerken van adviezen. Vlaanderen zet dus niet de stap naar een participatief model waarin het middenveld betrokken wordt als verantwoordelijke medebeheerder. Vlaanderen holt op deze manier de rol van het middenveld verder uit.
SOLIDAIR EN VOOR IEDEREEN TOEGANKELIJK?
Vlaanderen heeft ervoor gekozen om de bevoegdheden overgekomen met de zesde staatshervorming zoveel mogelijk te stroomlijnen en onder te brengen in een Vlaamse Sociale Bescherming (VSB). Een verstandige keuze die het toelaat omwerk te maken van een globaal beleid voor de verschillende zorg- en ondersteuningsvragen. De VSB kan worden gezien als een Vlaamse bovenbouw op de Belgische wettelijke ziekteverzekering. Met een budget van om en bij de 4 miljard euro blijft het wel de kleine broer van die laatste die een budget van zo’n 25 miljard euro omhelst. Toch is het een kleine broer die zelf de handen uit de mouwen kan steken en die niet afhankelijk is van het geld van de grote broer, in principe althans. Want door de staatshervorming wordt er door de broers al eens (lees: te vaak) naar elkaar gewezen waardoor niemand de handen uit de mouwen steekt. Maar dat is voer voor een apart artikel.
In zijn beleidsnota bij de start van de legislatuur sprak Vlaams minister van Welzijn, Volksgezondheid en Gezin, Jo Vandeurzen, over de Vlaamse Sociale Bescherming (VSB) als een solidair verzekeringssysteem dat de zorg thuis en residentieel financieel toegankelijk moet maken. Om een solidair systeem op te zetten heb je echter een solidair financieringssysteem nodig. Maar in tegensteling tot de Belgische sociale zekerheid wordt bij de VSB niet gekozen voor een solidaire, inkomensgerelateerde bijdrage aan het systeem. Men kiest voor een verzekeringsmodel waarbij de betaling van een forfaitaire premie (26 of 52 euro) gekoppeld is aan rechten op financiële tegemoetkomingen en vergoedingen voor zorg. Zo’n forfaitair systeem is niet sociaal te noemen, zeker niet als de premies in de toekomst nog gaan stijgen. Daarbovenop komt nog een tweede probleem: het gros van de middelen voor de VSB komt uit dotaties vanuit de staatshervorming (2,7 miljard euro), inkomsten uit beleggingen van het reservefonds, schenkingen en legaten, en andere middelen die aan het agentschap toekomen (zoals boetes). De forfaitaire premies die de mensen betalen waren in 2015 goed voor 206 miljoen euro (5% van het volledige budget). De overgrote hap van het VSB-budget komt dus uit dotaties en fiscaliteit, en niet uit de forfaitaire premie. Toch worden mensen met nood aan zorg van het systeem uitgesloten omdat hun toegangsticket, de forfaitaire bijdrage, niet in orde is. Het is geen geheim dat met de huidige financiering de grote woorden van solidariteit en financieel toegankelijke zorg geen realiteit kunnen worden. Het is jammer en onverdedigbaar dat men er niet voor gekozen heeft om op basis van inkomens- en vermogensafhankelijke bijdragen via de fiscaliteit een écht en volwaardig solidair systeem op poten te zetten, die ook garanties biedt op een voldoende financiering.
In het Vlaamse zorgsysteem is het de mondige en verantwoordelijke patiënt zelf die de regie moet houden over zijn leven. Het uithangbord van dit systeem is de persoonsvolgende financiering (PVF) waarbij de patiënt, afhankelijk van zijn zorgzwaarte, een zorgbudget of een zorgticket krijgt om zorg in te kopen. De diverse zorgbudgetten (voor zwaar zorgbehoevenden – de vroegere zorgverzekering; voor ouderen met een zorgnood– de vroegere Tegemoetkoming Hulp aan Bejaarden THAB; en voor mensen met een handicap – het Basisondersteuningsbudget (BOB) zijn al volgens dit principe in werking. De aanvrager krijgt daarbij een bepaald bedrag dat hij naar goeddunken kan besteden. De Vlaamse overheid wil dit principe uitbreiden naar de andere (toekomstige) sectoren van de Vlaamse Sociale Bescherming. Dat Vlaanderen hier voluit voor kiest is niet nieuw. Opvallend blijft hoe de persoonsvolgende financiering bijna als dogma als iets vanzelfsprekend wordt aangenomen, dat niet meer ter discussie staat. Ook vanuit de oppositie hebben we deze legislatuur weinig verweer hierover gehoord.
VAN WOORDEN NAAR DADEN?
In zijn beleidsplan geeft minister Vandeurzen aan dat voor de residentiële ouderenzorg, Psychiatrische Verzorgingstehuizen (PVT), Initiatieven Beschut Wonen (IBW) en revalidatiecentra het financieringssysteem in deze legislatuur volledig herdacht zal worden. Een persoonsvolgend budget is daarbij het ideale wapen voor de ouderen om hun weg te vinden in een netwerk van zorg. Naast deze zorggebonden financiering komt er een organisatiegebonden financiering die de instellingen in staat moet stellen te voorzien in een duurzame uitbating. Hiervoor zullen de erkende instellingen een forfait ontvangen, maar hoe groot zal dat bedrag zijn? Hoe groot zullen de bedragen zijn waarover de ouderen kunnen beschikken via de persoonsvolgende financiering? En wat zal de persoon nog uit eigen zak moeten betalen? Wordt er een maximumfactuur voor de Vlaamse zorg ingesteld, naar analogie met de federale Maximumfactuur (MAF)? Daarover is nog niets bekend. Het opzetten van dit systeem zal nog een werk van lange adem zijn. Men spreekt over ten vroegste 2023 om een eerste implementatie te zien in de woonzorgcentra. De andere sectoren volgen later.
De voorzieningen en bewoners geven al jaren aan dat ze nood hebben aan financiële ademruimte: de ene kan niet voldoende personeel aanwerven om goede kwaliteit te leveren en voor de ander wordt een woonzorgcentrum steeds duurder. 2023 is in die situatie nog zeer veraf. Vlaanderen heeft na de zesde staatshervorming alle hefbomen in handen om reeds nu ad-hocaanpassingen te doen aan het Vlaams gezondheidsbeleid lijdt aan conceptitis financieringssysteem en daarnaast de bestaande minimale personeelsnormen, die vandaag ruim onvoldoende zijn, op te trekken. Maar na vijf jaar beleid is de structurele onderfinanciering in de residentiële ouderenzorg alleen maar toegenomen, ondanks heel wat mooie conceptnota’s die uitgewerkt werden in task forces. De factuur wordt steeds meer doorgeschoven naar de bewoner en wordt voor steeds meer mensen onbetaalbaar. Er is geen sprake van een proactieve benadering betreffende dagprijzen of een supplementenbeleid, geen toegenomen transparantie op de patiëntenfactuur en ook wat de criteria rond personeelsbezetting betreft bleef het deze legislatuur testil.
Het enige dat concreet veranderd is in de residentiële ouderenzorg is dat er een nieuw IT-systeem op poten gezet is. De roll-out van dat systeem verloopt in stappen. Een deel van de instellingen kan op 1 april 2019 instappen; wie die deadline niet haalt kan nog instappen op 1 juli 2019. Tot dan worden de instellingen met voorschotten betaald, wat geen evidentie is omdat deze niet garanderen alle kosten te dekken. Ook voor de zorgkassen is deze situatie geen geschenk. De kans dat er zaken in de soep draaien (remember het debacle na de overdracht van de Tegemoetkoming voor Hulp aan Bejaarden THAB in 2017) is groot. Men moet niet beschaamd zijn om dit keer met een beschuldigende de vinger te wijzen naar de Vlaamse overheid.
Wat de geestelijke gezondheidszorg betreft heeft de overdracht van Psychiatrische Verzorgingstehuizen (PVT), Initiatieven Beschut Wonen (IBW) en de overlegplatformen nog maar weinig impact gehad.Naar het einde van de legislatuur kwam er wel een nieuw decreet Geestelijke Gezondheidszorg (GGZ), een behoorlijk ambitieus decreet. Maar de inhoud en draagkracht van deze mooie woorden zal pas blijken na de uitvoeringsbesluiten. Wij kijken alvast uit naar hoe de volgende minister de netwerken in de GGZ gaat erkennen en financieren. Wel heeft Vlaanderen het wettelijk mogelijk gemaakt dat IBW’s méér zorg en begeleiding kunnen geven aan patiënten die niet in een beschutte woonplaats wonen. Een goed initiatief waar vanop het terrein ook vraag naar was.
In de sector van de mobiliteitshulpmiddelen vallen wel enkele gerealiseerde hervormingen vast te stellen. Zo is er een onderscheid gemaakt tussen het kopen of het huren van een mobiliteitshulpmiddel. De huur wordt verplicht voor ouderen boven de 85 jaar en is er ook voor wie in een woonzorgcentrum zit, lijdt aan een degeneratieve aandoening of iemand die uit revalidatie komt. Als patiënt betaal je zelf niets voor de huur, de overheid betaalt een maandelijks huurbedrag aan de verstrekker. Voor wie een mobiliteitshulpmiddel moet aankopen, bestaat voor elke zorgnood de mogelijkheid om een volledig vergoedbaar hulpmiddel te kiezen. Wie kiest voor een duurder merk of bijkomende uitvoeringen, betaalt een supplement bovenop de vergoeding van de zorgkas. Op deze wijze garandeert men in elk geval dat iedereen toegang heeft tot een mobiliteitshulpmiddel. Deze manier van werken kan een voorbeeld zijn voor andere materiaalgevoelige sectoren. Wat de uitrol van het IT-systeem betreft kunnen we zacht uitdrukken dat de verstrekkers van de hulpmiddelen niet onverdeeld gelukkig zijn. Voor de verkoop zal men tot eind februari geen vergoeding kunnen krijgen. Voor de grote ondernemingen misschien geen probleem, maar voor de kleine spelers weegt dit zwaar.
Andere belangrijke overhevelingen kwamen er in de vorm de organisatie van de eerste lijn, en de infrastructuurfinanciering en normering van de algemene ziekenhuizen. Wat de financiering van de algemene ziekenhuisinfrastructuur betreft wordt in Vlaanderen sinds 2017 gewerkt met twee afzonderlijke forfaits. Een instandhoudingsforfait voor de bestaande infrastructuur en een investeringsforfait. Concreet krijgen de Vlaamse ziekenhuizen een jaarlijkse toelage, berekend op de oppervlakte van het gebouw, waarmee ze vrij aan de slag mogen, zolang het past binnen de zorgstrategische planning. Totdat de oefening hierrond voltooid is, volgen er geen uitbetalingen in dit kader.
Wat de eerste lijn betreft kwam het kabinet met een decreet dat de lijnen uitzet voor alle grote projecten om de eerste lijn te hervormen, zoals de installatie van Zorgraden in eerstelijnszones met daarboven regionale zorgzones en een Vlaams Instituut voor de Eerste Lijn. Dit decreet is een stap richting ‘netwerkzorg’ rond de patiënt, maar daar is men zeker nog niet. Ook hier zal weer heel wat afhangen van de invulling en uitwerking van het decreet. Verder blijft het onduidelijk welke maatregelen Vlaanderen neemt om financiële toegankelijkheid van de eerstelijnszorg te waarborgen.
STAATSHERVORMING: HEFBOOM OF EXCUUSTRUUS?
Zoals uit het voorgaande blijkt, is zeggen dat er helemaal niets gebeurd is de waarheid oneer aandoen. Maar dat er veel te weinig gebeurd is, staat als een paal boven water. Vlaanderen heeft, net als de andere deelstaten, de complexiteit van alles wat op hen afkomt bij de zesde staatshervorming danig onderschat en is te laat in actie is geschoten. Al in de vorige legislatuur had minister Vandeurzen, die bij de onderhandelingen over de staatshervorming zelf enkele belangrijke accentenheeft kunnen leggen omtrent zijn bevoegdheidsdomein, meer voorbereidende stappen kunnen nemen. Niet enkel daar is kostbare tijd verloren gegaan. Het kabinet heeft zich verloren in de tijdsintensieve bezigheid van beleidsteksten schrijven, werkgroepen samenroepen en studies opzetten. Het leed aan conceptitis. Daarbij sneeuwden de acute noden die om een oplossing vragen onder.
Men kan deze legislatuur dan ook zonder schroom bestempelen als een overgangslegislatuur die de staatshervorming heeft gebruikt als excuus voor een stand still in plaats van als hefboom voor een ander beleid. De eerste Vlaamse regering met uitgebreide bevoegdheden op het vlakvan gezondheidszorg heeft alles in acht genomen een muis gebaard. Aan de volgende om een pak beter te doen, en meer visie en verantwoordelijkheid aan de dag te leggen.
